Prévention du cancer du col de l’utérus |
 Le cancer du col de l’utérus est une maladie grave. Gràce aux informations que vous trouverez sur ce site Web, qui vous permettront d’en apprendre davantage sur le cancer du col de l’utérus et sur les mesures à prendre pour vous protéger contre cette maladie, vous vous sentirez plus sûre de vous car vous serez à même de jouer un rôle actif dans la préservation de votre santé. N’oubliez pas de prendre régulièrement rendez-vous chez votre médecin et posez-lui toutes les questions qui vous tracassent à propos du frottis vaginal, du risque de cancer du col de l’utérus et de ce que vous pouvez faire pour vous protéger de cette maladie. N’oubliez pas que votre médecin est votre partenaire et que vous ne devez éprouver aucun embarras ni aucune honte à lui parler en toute franchise.
Le cancer du col de l’utérus est une maladie grave. Gràce aux informations que vous trouverez sur ce site Web, qui vous permettront d’en apprendre davantage sur le cancer du col de l’utérus et sur les mesures à prendre pour vous protéger contre cette maladie, vous vous sentirez plus sûre de vous car vous serez à même de jouer un rôle actif dans la préservation de votre santé. N’oubliez pas de prendre régulièrement rendez-vous chez votre médecin et posez-lui toutes les questions qui vous tracassent à propos du frottis vaginal, du risque de cancer du col de l’utérus et de ce que vous pouvez faire pour vous protéger de cette maladie. N’oubliez pas que votre médecin est votre partenaire et que vous ne devez éprouver aucun embarras ni aucune honte à lui parler en toute franchise.
Le cancer du col de l’utérus est une maladie qui touche les femmes dans le monde entier. à l’échelle mondiale, il occupe le second rang parmi les cancers les plus fréquents chez les femmes de moins de 45 ans et il représente la troisième cause de mortalité associée au cancer chez les femmes, juste après les cancers du sein et du poumon.
Toutes les deux minutes, quelque part dans le monde, une femme meurt du cancer du col de l’utérus. En dépit du fait que les programmes de dépistage aient eu un impact significatif en termes de réduction du cancer du col de l’utérus, au Royaume-Uni, cette maladie tue encore trois femmes chaque jour. Bien plus nombreuses sont celles à qui l’on annonce que leur frottis vaginal indique la présence de cellules anormales, ce qui représente souvent une source d’anxiété importante tant pour la patiente concernée que pour ses proches.
Fort heureusement, d’importants progrès sont actuellement en train de se réaliser dans les domaines de la prévention, du diagnostic et du traitement du cancer du col de l’utérus.
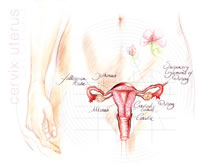
Le col de l’utérus est l’extrémité de la partie rétrécie de l’utérus. Il s’ouvre dans le vagin par une petite ouverture qui permet l’écoulement du sang menstruel. Le col de l’utérus agit comme une barrière : il contribue à empêcher les infections d’atteindre l’utérus.
Pendant la grossesse, le col de l’utérus demeure étroitement fermé, ce qui contribue à maintenir le fœtus à l’intérieur de l’utérus. Lorsque le bébé est prêt à naître, le col de l’utérus s’ouvre d’une dizaine de centimètres pour permettre son passage.
1.4 Qu’est-ce que le cancer du col de l’utérus ?
Un cancer du col de l’utérus survient lorsque les cellules qui constituent le revêtement interne du col de l’utérus deviennent anormales et se mettent à se multiplier de manière incontrôlée.
2.1 Quelle est la cause du cancer du col de l’utérus ?
Un virus très répandu, le virus du papillome humain (HPV) est la cause du cancer du col de l’utérus. Il existe une centaine de types de HPV. La plupart d’entre eux sont des types à faible risque et ne sont associés qu’à un risque négligeable de développement d’un cancer du col de l’utérus. Cependant, les types à haut risque peuvent être à l’origine du développement de cellules anormales qui peuvent donner naissance à un cancer du col de l’utérus. En réalité, la majorité des cas de cancer du col de l’utérus sont dus à deux types, le HPV 16 et le HPV 18. On retrouve ces deux types dans environ 70% de l’ensemble des cas de cancer du col de l’utérus.
2.2 Comment le virus se transmet-il ?
Ce virus est extrêmement répandu et se transmet très facilement. Il peut se transmettre à l’occasion de relations sexuelles ou même, dans certains cas, lors d’un contact cutané intime dans la région génitale. Par conséquent, toute femme sexuellement active est susceptible d’être contaminée. Et même si l’usage de préservatifs permet de réduire le risque d’infection, ils ne suffisent pas à assurer une protection absolue. En effet, la peau qui se trouve à proximité immédiate des organes génitaux peut également être porteuse du virus.
En réalité, jusqu’à 80% des femmes sexuellement actives se trouveront, à un moment ou à un autre au cours de leur existence, infectées par au moins un type de HPV. Fort heureusement, notre système immunitaire est capable d’éliminer la plupart des infections par le HPV sans même que nous ayons conscience d’avoir contracté une telle infection. Néanmoins, occasionnellement, certains types à haut risque du virus demeurent présents dans le col de l’utérus et, au fil du temps, peuvent être à l’origine du développement d’un cancer du col de l’utérus.
2.3 Que signifie la présence de cellules anormales ?
Parfois, les résultats du frottis vaginal indiquent que certaines cellules du col de l’utérus présentent un aspect anormal. Pas de panique! Cela signifie que ces cellules présentent une modification de forme, de taille ou d’organisation mais cela ne signifie pas automatiquement qu’elles sont devenues cancéreuses.
Il existe un grand nombre de causes d’inflammation du col de l’utérus qui peuvent donner naissance à un frottis vaginal anormal, notamment:
* des relations sexuelles récentes
* une douche vaginale
* une infection par des levures ou d’autres micro-organismes, y compris une
maladie sexuellement transmissible, par exemple l’herpès génital
* une grossesse, une fausse couche ou un avortement
* certains médicaments
* des modifications hormonales
* les types de HPV responsables de papillomes génitaux
Il est possible que l’on vous annonce que l’on a détecté la présence de cellules anormales ou de modifications cellulaires : c’est ce que l’on appelle un ‘résultat anormal’. Cela signifie que le laboratoire a identifié certaines modifications cellulaires qui nécessitent un examen plus approfondi. Toute modification cellulaire ne signifie pas nécessairement que vous devez subir un traitement immédiat ; certaines peuvent disparaître spontanément sans nécessiter de traitement. En fonction du degré des modifications observées, on vous recommandera de subir un nouveau frottis de suivi ou, dans certains cas, de consulter un spécialiste pour une colposcopie.
Une faible proportion de femmes devront subir un second frottis vaginal parce que le premier a été jugé inadéquat. Cela signifie que le laboratoire n’a pas pu évaluer les cellules sur la lame et fournir un résultat. Ce problème peut être dû à la présence de sang masquant les cellules ou au fait que le frottis cellulaire était trop épais ou trop fin.
On peut également vous informer que le résultat de votre frottis vaginal est ‘limite’. Cela signifie que l’on a observé des modifications cellulaires mais qu’elles étaient tellement proches de la normale qu’il y a de fortes chances qu’elles reviennent spontanément à la normale.
Si le résultat de votre frottis vaginal est anormal, votre médecin vous recommandera une série de procédures visant à examiner de plus près ces cellules anormales.
2.4 Que signifie la présence de cellules précancéreuses ?
Il s’agit de cellules anormales qui présentent des anomalies internes. On les appelle précancéreuses parce qu’elles peuvent éventuellement évoluer pour devenir cancéreuses. Mais elles peuvent également régresser et, éventuellement, revenir à la normale.
La présence de cellules précancéreuses ne signifie pas nécessairement que vous êtes atteinte d’un cancer : elle signifie seulement que les cellules du col de l’utérus présentent des modifications qui, si elles ne sont pas traitées précocement, risquent d’évoluer vers un cancer.
Les amas de cellules précancéreuses sont généralement désignés sous le nom de lésions et ces lésions sont classées, en fonction de leur stade de développement, de bénignes à sévères.
Votre médecin donnera à ces lésions le nom de CIN, qui signifie en anglais
Cervical Intraepithelial Neoplasia, c’est-à-dire néoplasme intraépithélial du col de l’utérus et la classification va de bénin (CIN1) à sévère (CIN3).
Résumé de l’échelle CIN :
Degré Signification
CIN1 Cellules du col de l’utérus légèrement anormales
CIN2 Cellules du col de l’utérus modérément anormales
CIN3 Cellules du col de l’utérus fortement anormales
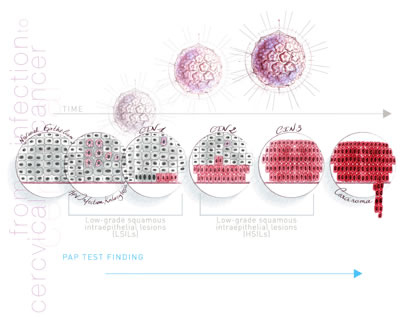
CIN1 : Plus de la moitié des femmes qui présentent ce type de résultat ne nécessite aucun traitement car les cellules anormales ont de fortes chances de disparaître spontanément.
CIN2 : Les cellules anormales classées comme CIN2 ont davantage de chances d’évoluer. Par conséquent, on conseillera généralement aux femmes qui présentent ce type de résultat de revenir pour un traitement de manière à éliminer la zone anormale en vue de réduire le risque de développement d’un cancer du col de l’utérus.
CIN3 : Les cellules anormales classées comme CIN3 ont de fortes chances d’évoluer. Par conséquent, on conseillera à toutes les femmes qui présentent ce type de résultat de revenir pour un traitement de manière à éliminer la zone anormale en vue de réduire le risque de développement d’un cancer du col de l’utérus.
2.5 Les différents types de cancer du col de l’utérus
En fonction du type de cancer, les médecins utilisent différents termes pour décrire cette pathologie.
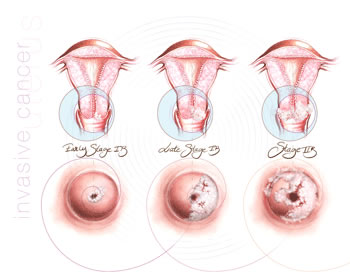
Le carcinome spinocellulaire invasif du col de l’utérus est le type de cancer du col de l’utérus le plus fréquent et la tumeur maligne des voies génitales féminines la plus répandue dans le monde entier. Il débute vraisemblablement sous la forme d’un CIN avec évolution progressive sur une période de plusieurs années pour donner naissance à un carcinome in situ (ce qui signifie que les cellules cancéreuses n’envahissent pas les tissus profonds du col de l’utérus) et, ultérieurement, à un carcinome invasif (stade où le cancer envahit les tissus profonds du col de l’utérus). Cette maladie est plus fréquente chez les femmes âgées, mais on la rencontre de plus en plus souvent chez des femmes plus jeunes.
L’adénocarcinome est un autre type de cancer du col de l’utérus principalement associé au HPV de type 18. Il est plus difficile à détecter en raison de sa localisation. Il s’agit d’un type de cancer du col de l’utérus moins fréquent mais plus agressif parce qu’il a tendance à se disséminer plus précocement et que le taux de survie globale est plus faible que lors de carcinome spinocellulaire. Il ne présente pas de différence significative par rapport au carcinome spinocellulaire du col de l’utérus en termes de distribution en fonction de l’âge et les facteurs de risque sont également similaires.
Chez la majorité des femmes, des rendez-vous réguliers chez le médecin pour un frottis vaginal et le fait de se conformer à un éventuel traitement subséquent en cas d’anomalies suffisent à assurer un bon niveau de protection contre le cancer du col de l’utérus.
3. Importance du frottis vaginal
Le cancer du col de l’utérus n’est que rarement associé à des symptômes : il s’agit d’une maladie ‘silencieuse’. Dans la majorité des cas, s’il demeure non contrôlé, il lui faudra plusieurs années pour évoluer en lésions précancéreuses, puis en cancer du col de l’utérus. Le dépistage consiste à rechercher la maladie alors qu’elle est encore asymptomatique. Le frottis vaginal ou test de Papanicolaou est une méthode de dépistage du cancer du col de l’utérus. C’est une bonne chose car cela signifie que, grâce à des tests de dépistage réguliers, on a de fortes chances de pouvoir intervenir précocement et efficacement.
Le frottis vaginal ou test de Papanicolaou a été une grande réussite dans de nombreux pays du monde. Des examens réguliers constituent la manière la plus efficace de détecter les anomalies au niveau des cellules du col de l’utérus, qui peuvent être les signes précurseurs d’un cancer du col de l’utérus. Le frottis vaginal ne prévient pas l’infection par le HPV, qui peut être à l’origine d’un cancer du col de l’utérus, mais il contribue à détecter les premiers signes de la maladie. Cela permet d’instaurer rapidement et facilement un traitement qui, à ce stade, est souvent efficace.
3.1 En quoi consiste un frottis vaginal ?
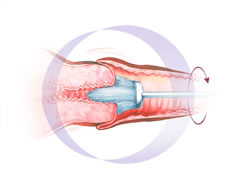 Un frottis vaginal ou test de Papanicolaou consiste à prélever un écouvillon au niveau du col de l’utérus. Au moyen d’une spatule ou d’une petite brosse spécialement conçue à cet effet, un médecin ou un gynécologue prélève délicatement quelques cellules à la surface du col de l’utérus. On examine ensuite ces cellules au microscope pour détecter d’éventuelles anomalies précoces. Si l’on constate la présence d’anomalies, la patiente est rapidement contactée et reçoit des conseils sur les examens complémentaires à effectuer ou sur la nécessité d’un éventuel traitement.
Un frottis vaginal ou test de Papanicolaou consiste à prélever un écouvillon au niveau du col de l’utérus. Au moyen d’une spatule ou d’une petite brosse spécialement conçue à cet effet, un médecin ou un gynécologue prélève délicatement quelques cellules à la surface du col de l’utérus. On examine ensuite ces cellules au microscope pour détecter d’éventuelles anomalies précoces. Si l’on constate la présence d’anomalies, la patiente est rapidement contactée et reçoit des conseils sur les examens complémentaires à effectuer ou sur la nécessité d’un éventuel traitement.
3.2 A quelle fréquence faut-il effectuer des frottis vaginaux ?
Il est important de faire effectuer régulièrement ce type d’examens; par exemple, au Royaume-Uni, il est recommandé de pratiquer cet examen tous les trois ans. (insérer statistiques locales) Même si le prélèvement d’un frottis vaginal peut être ressentie comme une chose quelque peu embarrassante ou désagréable, cet examen est totalement indolore et sa réalisation est extrêmement simple et très rapide.
Cet examen a permis de sauver de nombreuses vies parce que la maladie a pu être détectée et prise en charge à un stade précoce grâce au frottis vaginal. Donc, quelle que soit votre situation, n’oubliez pas vos rendez-vous pour un frottis vaginal. Des examens de dépistage réguliers vous aideront à vous protéger.
4.1 Résultat du frottis vaginal anormal et examens complémentaires
Un résultat de frottis vaginal anormal est une chose relativement fréquente et ne signifie pas nécessairement la présence d’un cancer du col de l’utérus.
Si les modifications observées au niveau des cellules sont peu importantes, le médecin recommandera sans doute simplement de répéter le frottis vaginal. En présence d’une anomalie plus importante, il peut également préconiser un traitement suivi de la répétition du frottis vaginal. En effet, les modifications peu importantes des cellules disparaissent souvent spontanément. Si des cellules anormales sont toujours présentes après quelques mois, le médecin procédera à des examens de suivi complémentaires.
Colposcopie
Si le frottis vaginal a mis en évidence un résultat anormal et que le médecin souhaite étudier de plus près ces modifications, il procédera vraisemblablement à une colposcopie. Il s’agit d’un examen qui permet d’observer directement et de manière beaucoup plus approfondie les modifications des tissus du col de l’utérus au moyen d’un colposcope.
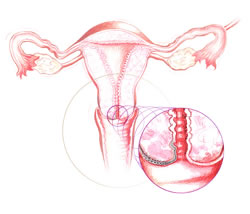 Comme pour un frottis vaginal, la patiente est allongée sur la table d’examen et le médecin insère dans l’entrée du vagin un instrument du nom de spéculum afin d’examiner le col de l’utérus. Il utilise également un microscope à fibre optique, désigné sous le nom de colposcope, pour éclairer et agrandir le tissu du col de l’utérus de manière à pouvoir examiner les anomalies de ce tissu. Cet examen peut être ressenti comme quelque peu désagréable, mais il ne dure généralement que de cinq à dix minutes.
Comme pour un frottis vaginal, la patiente est allongée sur la table d’examen et le médecin insère dans l’entrée du vagin un instrument du nom de spéculum afin d’examiner le col de l’utérus. Il utilise également un microscope à fibre optique, désigné sous le nom de colposcope, pour éclairer et agrandir le tissu du col de l’utérus de manière à pouvoir examiner les anomalies de ce tissu. Cet examen peut être ressenti comme quelque peu désagréable, mais il ne dure généralement que de cinq à dix minutes.
Biopsie
Au cours de la colposcopie, le médecin peut décider de prélever un petit échantillon de tissu du col de l’utérus pour permettre d’autres analyses. Ce prélèvement d’un échantillon de tissu porte le nom de biopsie. Pour cette procédure, le médecin anesthésie généralement le col de l’utérus au moyen d’un anesthésique local avant de prélever l’échantillon pour analyse. Cela peut provoquer des crampes ou une légère douleur et un léger saignement après la procédure, mais ces symptômes sont tout à fait normaux.
4.3 Traitement des lésions précancéreuses
Si le médecin détecte la présence de lésions anormales nécessitant un traitement, plusieurs méthodes de traitement sont disponibles. La plupart de ces traitements s’effectuent au cabinet du gynécologue ou à l’hôpital, en ambulatoire. On utilise si nécessaire un anesthésique local pour rendre le traitement totalement indolore.
En présence de lésions précancéreuses, il est probable que l’on choisira de recourir à l’une des méthodes suivantes:
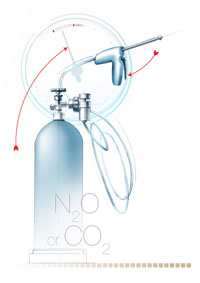 * Cryothérapie: Cette procédure consiste à réfrigérer à une température inférieure à zéro degrés une petite plaque métallique que l’on place ensuite sur la zone anormale du col de l’utérus de manière à détruire les cellules anormales.
* Cryothérapie: Cette procédure consiste à réfrigérer à une température inférieure à zéro degrés une petite plaque métallique que l’on place ensuite sur la zone anormale du col de l’utérus de manière à détruire les cellules anormales.
* LEEP (Loop Electrosurgical Excision Procedure): Ce traitement est le plus simple et le plus fréquemment utilisé à l’heure actuelle et consiste à utiliser une petite boucle de fil métallique pour éliminer les cellules anormales.
* Conisation (également désignée sous le nom de biopsie en cône): On découpe un petit fragment de tissu en forme de cône au niveau du col de l’utérus de manière à éliminer les cellules anormales. Cela peut se faire au moyen d’une boucle métallique (voir LEEP ci-dessus), d’un système laser ou d’un scalpel chirurgical.
* Traitement au laser: On utilise un système laser pour brûler les cellules anormales.
Il y a lieu d’écouter l’avis du médecin et de discuter avec lui des options de traitement possibles afin de déterminer quel traitement est le meilleur dans chaque cas.
Cryothérapie
La figure illustre la cartouche de gaz réfrigérant utilisée en cryothérapie.
4.4 Traitement du cancer du col de l’utérus
Evaluation de la dissémination du cancer du col de l’utérus
Si la biopsie confirme la présence d’un cancer du col de l’utérus, le médecin peut demander des examens supplémentaires, par exemple des radiographies, une cystoscopie (un examen qui consiste à examiner l’intérieur de la vessie à l’aide d’une fibre optique), ou encore une proctoscopie ou une colonoscopie (un examen qui consiste à examiner l’intérieur du rectum ou du côlon à l’aide d’une fibre optique). Ces examens contribuent à déterminer si le cancer s’est déjà disséminé et à quel stade il se trouve.
Options de traitement du cancer du col de l’utérus
Si le cancer ne s’est pas encore disséminé à d’autres organes et est encore à un stade précoce, il est parfois possible d’éliminer la totalité du tissu cancéreux du col de l’utérus par conisation.
Si le cancer est plus avancé ou s’est disséminé au-delà de la zone locale, le médecin recommandera éventuellement un ou plusieurs traitements, qui peuvent être notamment:
* Intervention chirurgicale : Celle-ci peut consister en l’ablation de la totalité de l’utérus (une intervention qui porte le nom d’hystérectomie) et, dans certains cas, des ovaires et/ou des ganglions lymphatiques de l’intérieur du bassin.
* Radiothérapie : Si le cancer s’est disséminé à d’autres tissus (ce que l’on nomme un cancer invasif) ou est réapparu après un premier traitement (ce que l’on nomme un cancer récurrent), on peut prescrire une radiothérapie. Ce traitement consiste à concentrer un faisceau de rayons X à haute énergie sur les zones cancéreuses.
* Chimiothérapie : Une autre manière de traiter un cancer invasif ou récurrent : la chimiothérapie consiste à administrer des médicaments pour détruire les cellules cancéreuses.
Quelle que soit l’approche recommandée par le médecin, il est essentiel de bien comprendre quelles sont les options possibles et les risques qu’elles impliquent.
4.5 Le futur
Le cancer du col de l’utérus touche un grand nombre de femmes partout dans le monde mais, lorsqu’il est diagnostiqué précocement, les taux de survie sont élevés. En réalité, même lors de cancer invasif du col de l’utérus, le taux de survie à cinq ans est élevé. Chez la majorité des femmes, des rendez-vous réguliers chez le médecin pour un frottis vaginal et le fait de se conformer à un éventuel traitement subséquent en cas d’anomalies suffisent à assurer un bon niveau de protection contre le cancer du col de l’utérus.
Site de référence : www.vacciweb.be